К вопросу экспертизы профпригодности работающих во вредных (опасных) условиях труда после аортокоронарного шунтирования
Реваскуляризация миокарда у больных ишемической болезнью сердца остается одним из важнейших методов лечения. Значительное улучшение соматического состояния после оперативного лечения ИБС отмечается в среднем у 82-83% больных, тогда как к профессиональной деятельности без снижения предоперационного уровня квалификации и трудоспособности возвращаются чуть более половины. На базе клиники профпатологии и медицины труда ФБУН «Федеральный научный центр медико-профилактических технологий управления рисками здоровью населения» обследовано 68 работников предприятий Пермского края, направленных на экспертизу профпригодности после аортокоронарного шунтирования (АКШ) и 100 работников после перенесенного инфаркта миокарда различного срока давности с верифицированным диагнозом ИБС. Оценка факторов риска показала, что у работников после АКШ мотивация к поддержанию здорового образа жизни и комплаентность к лечению до 5 лет и более сохраняется в 75% случаев; положительная динамика через год по результатам функционального исследования отмечалась в 75% случаев; уровень офисного АД 127,8±9,4 мм.рт.ст.; дислипидемия, гиперхолестеринемия сохраняется в 11,7% случаев. Критериями допуска к профессии после АКШ на первом этапе являются: снижение функционального класса хронической сердечной недостаточности до 0-II ФК от исходного; отсутствие стенокардии напряжения или стенокардия напряжения не выше II ФК, отсутствие желудочковых нарушений ритма высоких градаций.
Рекомендации пациентам после хирургической операции
Вы проснетесь в палате реанимационного отделения. Анестезиолог и медсестра/медбрат будут следить за температурой вашего тела, пульсом, артериальным давлением и другими показателями. Во время операции Вам могут ввести катетер в мочевой пузырь для отслеживания количества выделяемой мочи. Вам также установят плевральную дренажную трубку, подсоединенную к дренажному устройству. После операции в течение первых часов/суток ваш голос может слегка отличаться от обычного, это нормально. Вы можете остаться в реанимационной палате в течение одних или нескольких суток, в зависимости от вашего состояния после операции. Затем вас переведут в палату на хирургическом отделении, где Вы лежали изначально.
Часто задаваемые вопросы
Буду ли я испытывать боль после операции?
Вы будете испытывать болевые ощущения после операции, это нормально. Ваш лечащий врач и медсестра/медбрат будут часто спрашивать вас о болевых ощущениях и давать обезболивающие лекарства по мере необходимости. Если боль не утихает, сообщите об этом врачу или медсестре/медбрату. Обезболивание крайне необходимо для того, чтобы вы могли откашливаться, глубоко дышать, а также вставать с постели и ходить. Помните, что прием обезболивающих препаратов может привести к возникновению запоров (задержка стула в сроке более 2-3 дней). В случае возникновения запора обратитесь к лечащему врачу. При выписке ваш лечащий врач даст рекомендации о приеме обезболивающих препаратов.
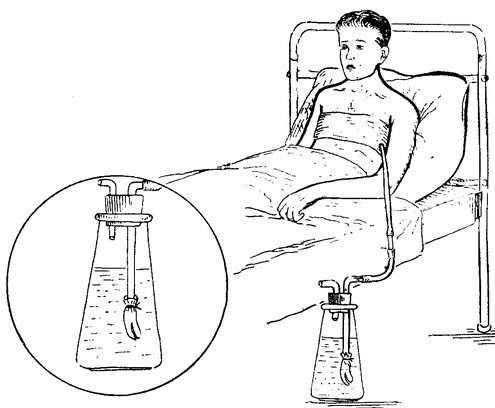
Что такое плевральный дренаж и зачем он мне?
Плевральная дренажная трубка представляет собой гибкую трубку для отвода крови, жидкости и воздуха, скапливающихся в плевральной полости после операции. Эта трубка устанавливается между ребрами в пространство между грудной клеткой и легкими (см. рисунок 1).
Плевральный дренаж и плевральная банка.
Сроки дренирования плевральной полости индивидуальны для каждого пациента. Удаление плеврального дренажа производится лечащим врачом при соблюдении 2х условий: 1) количество выделяемой жидкости не превышает 200мл/сутки 2) отсутствие поступления воздуха по дренажу
Почему важно ходить после операции?
Ходьба помогает предотвратить образование сгустков крови в ногах. Она также снижает риск возникновения других осложнений, например, пневмонии. Во время пребывания в больнице в послеоперационном периоде постарайтесь поставить себе задачу ежедневно проходить по 1,5-2км.
Смогу ли я принимать пищу после операции?
Вы постепенно вернетесь к привычному рациону питания, когда будете к этому готовы. Ваш лечащий врач предоставит вам дополнительную информацию.
Могу ли я принимать душ?
Вы можете принять душ через 48 часов после удаления плевральной дренажной трубки. Теплый душ расслабляет и помогает уменьшить мышечную боль. Старайтесь избегать контакта раны с водой, до момента ее полного заживления. В случае если вы все же намочили повязку – обратитесь к своему лечащему врачу для смены повязки.
Когда ко мне смогут прийти посетители?
Посетители могут навещать вас, как только вас переведут из реанимационной палаты на хирургическое отделение. Часы, в которые разрешено посещение вы можете узнать у вашего лечащего врача на отделении.
Когда меня выпишут из больницы?
Продолжительность вашего пребывания в больнице зависит от многих факторов, например, от вида перенесенной операции и успешности восстановления. Вы будете оставаться в больнице до тех пор, пока ваш лечащий врач не посчитает, что вы готовы вернуться домой. Ваш врач сообщит вам, в какой день и в какое время вы можете ожидать выписки. Ваш врач скажем вам, если вам будет необходимо остаться в больнице дольше запланированного времени. Ниже приводятся примеры причин, по которым вам может понадобиться остаться в больнице на более длительное время:
Длительность присутствия болевых ощущений и дискомфорта в области операционного доступа у каждого человека разная и зависит от большого количества факторов. Так, болезненные ощущения после открытых операций будут более сильными и длительными нежели чем после видеоторакоскопических и роботических операций. У некоторых людей боли в области послеоперационной раны, ощущение стянутости или ломота в мышцах могут продолжаться в течение 6 месяцев или дольше. Это не означает, что с вами что-то не так. Следуйте приведенным ниже рекомендациям. Принимайте обезболивающие лекарства в соответствии с указаниями врача и по мере необходимости. Позвоните вашему врачу, если назначенное лекарство не снимает боль. Не садитесь за руль и не употребляйте спиртные напитки, если вы принимаете рецептурное обезболивающее лекарство. По мере заживления послеоперационных ран боль будет становиться слабее, и вам будет требоваться все меньше обезболивающего лекарства. Для облегчения боли и дискомфорта подойдут легкие обезболивающие средства, нестероидные противовоспалительные препараты: кетанов, ибупрофен (нурофен-экспресс), найз (нимисулид), ксефокам (лорнаксикам), диклофенак, а также другие препараты этой группы. Обезболивающие лекарства должны помочь вам по мере возврата к привычному образу жизни. Принимайте достаточное количество лекарства, чтобы вы могли спокойно выполнять упражнения. Помните, что небольшое усиление боли при повышении уровня активности является нормальным. Следите за временем приема обезболивающих лекарств. Обезболивающие лекарства наиболее эффективны через 30–45 минут после их приема. Лучше принимать лекарство при первом появлении боли и не ждать ее усиления.
Как мне ухаживать за послеоперационными ранами?
После операции у вас останется несколько разрезов. Расположение разрезов будет зависеть от типа выполненной операции. Они будут выполнены в месте проведения операции и в месте стояния плевральной дренажной трубки. У вас может возникнуть некоторое онемение под и над разрезом, а также по ходу межреберья, где выполнен разрез. Вы также можете ощущать покалывание и повышенную чувствительность в зоне вокруг разрезов в процессе их заживления. Ко времени выписки из больницы послеоперационные раны начнут заживать.
Ежедневно меняйте повязку на ране и обрабатывайте рану с использованием кожных антисептиков/бриллиантового зеленого/бетадина (обратитесь к своему лечащему врачу для разъяснения принципов ухода за послеоперационными ранами).
При выписке вашим лечащим врачом будут даны рекомендации о сроках снятии швов с послеоперационных ран. Для этого вам необходимо будет обратиться к хирургу в поликлинику по месту жительства.
В случае если после выписки из стационара в ваших послеоперационных ранах появились выделения – свяжитесь с вашим лечащим врачом.
Чем мне следует питаться дома?
Соблюдение сбалансированной диеты с высоким содержанием белка поможет вам быстрее восстановиться после операции. Ваш рацион должен включать источник здорового белка при каждом приеме пищи, а также фрукты, овощи и цельные злаки.
Как я могу предотвратить возникновение запоров?
После операции ваш стул изменится. Возможны проблемы с опорожнением кишечника (отделением кала). Если можете, пейте по 8 стаканов (250-300 мл каждый, всего 2 л) жидкости ежедневно. Пейте воду, соки, супы, молочные коктейли и другие напитки без кофеина. Напитки с кофеином, такие как кофе и сладкая газированная вода, выводят жидкость из организма. Для лечения запоров применяются как рецептурные, так и безрецептурные лекарственные средства. В случае возникновения запоров начните с 1 из следующих безрецептурных препаратов: Докузат натрия (Норгалакс) 100 мг. Принимайте по 3 капсулы один раз в сутки. Это средство размягчает стул и вызывает лишь незначительные побочные эффекты. Сенна 2 таблетки перед сном. Это стимулирующее слабительное средство, которое может вызывать спазмы.
Как я могу ускорить процесс восстановления?
Выполняйте физические упражнения не менее 30 минут в день. Это позволит вам окрепнуть, улучшит ваше самочувствие и будет способствовать выздоровлению. Включите в расписание вашего дня ежедневную прогулку. Подойдут просто прогулки по улице, ходьба на тренажерной дорожке. Если погода не очень подходит для пеших прогулок, можно провести время в торговом центре. В качестве тренировки подойдет также подъем по лестнице. Вернувшись домой продолжайте делать глубокую дыхательную гимнастику и упражнения, стимулирующие откашливание. Пейте жидкости, чтобы мокрота не была густой и легко отхаркивалась. Спросите у своего врача, сколько жидкости вам следует выпивать ежедневно. Для большинства людей это будет не менее 8–10 стаканов (объемом 250-300 мл) воды или других жидкостей (например, соков) в день. В зимние месяцы включайте в спальне увлажнитель воздуха. Соблюдайте инструкции по очистке этого устройства. Часто меняйте в нем воду. Избегайте контактов с людьми, у которых болит горло или наблюдаются симптомы простудных заболеваний или гриппа. Все это может стать причиной развития инфекции.
Не употребляйте спиртные напитки, особенно если вы принимаете обезболивающее лекарство.
Не курите. Курение сигарет всегда будет вредно для вашего здоровья. В период восстановления после операции оно особенно опасно. Курение приводит к сужению кровеносных сосудов. Это уменьшает количество кислорода, поступающего к ранам в процессе их заживления, что заметно замедляет процесс регенерации. Помните, если вы не в состоянии отказаться от курения самостоятельно, вы можете обратиться в «Центр помощи в отказе от табакокурения», расположенный на территории СПб НИИФ, связавшись с ними по горячей линии (+7 (812) 775-75-55).
Могу ли я вернуться к обычным делам?
Очень важно, чтобы после операции вы вернулись к своим обычным делам. Распределите их выполнение на весь день. Пешие прогулки и подъемы по лестнице являются превосходной физической нагрузкой. Постепенно увеличивайте расстояние, которое вы проходите пешком. Поднимайтесь по лестнице медленно, отдыхая и останавливаясь по мере необходимости. Выполняйте легкую работу по дому. По мере сил старайтесь вытирать пыль, мыть посуду, готовить простые блюда и выполнять другие дела. Занимаясь делами, задействуйте ту руку и плечо, со стороны которых проводилась операция. Например, мойтесь, расчесывайте волосы, доставайте вещи с полки шкафа именно этой рукой. Это поможет восстановить функции руки и плеча в полном объеме.
Вы можете вернуться к привычной сексуальной жизни, как только заживут послеоперационные раны, и вы не будете испытывать при этом боль или слабость.
Ваш организм сам подскажет вам, когда вы переутомляетесь. Увеличивая интенсивность нагрузок, следите за реакцией организма. Вы можете заметить, что у вас больше сил по утрам или во второй половине дня. Планируйте свои дела на то время дня, когда вы чувствуете себя энергичнее.
Нормально ли чувствовать усталость после операции?
Обычно у человека после операции меньше сил, чем обычно. Продолжительность восстановления у всех разная. Повышайте активность с каждым днем по мере ваших возможностей. Всегда соблюдайте баланс между периодами активности и периодами отдыха. Отдых — это важный фактор вашего выздоровления. Возможно, вам потребуется некоторое время, чтобы вернуться к обычному режиму сна. Старайтесь не спать в течение дня. Вам также поможет душ перед сном и прием назначенных обезболивающих лекарств.
Когда я смогу водить машину?
Могу ли я лететь на самолете?
Не летайте на самолете, пока это не разрешит ваш лечащий врач, в первые месяцы после операции старайтесь воспользоваться другими видами транспорта или вовсе откажитесь от поездок на дальние расстояния.
Когда я смогу вернуться на работу?
Сроки возвращения на работу зависят от того, какая у вас работа, какую операцию вы перенесли, и как быстро восстанавливается ваш организм. Если для возвращения на работу вам необходима справка, обратитесь к вашему врачу.
Когда я смогу поднимать тяжести?
Прежде чем поднимать тяжести, проконсультируйтесь со своим врачом. Обычно не рекомендуется поднимать ничего тяжелее обычного пакета с продуктами (5 кг) в течение как минимум 1 месяца после операции. Спросите у своего врача, как долго вам следует воздерживаться от поднятия тяжестей. Это зависит от типа перенесенной операции.
К каким врачам мне нужно обратиться после операции?
Во время выписки из стационара ваш лечащий врач отдаст вам на руки выписной эпикриз с дальнейшими рекомендациями. В случае необходимости консультации каких-либо специалистов, в эпикризе будет это указано.
По каким вопросам стоит связываться с лечащим врачом?
Иногда в послеоперационном периоде пациента могут беспокоить следующие состояния:
А также если у вас возникли любые вопросы или опасения, касательно вашего здоровья – свяжитесь со своим лечащим врачом.
Если у Вас повышенное артериальное давление… Несколько простых советов как снизить артериальное давление и быть здоровым
ЕСЛИ У ВАС ПОВЫШЕННОЕ АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ…
НЕСКОЛЬКО ПРОСТЫХ СОВЕТОВ КАК СНИЗИТЬ АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ И БЫТЬ ЗДОРОВЫМ
Татьяна Алексеевна Петричко,
зав. кафедрой ОВП и профилактической медицины
КГБОУ ДПО ИПКСЗ, д.м.н.
Артериальная гипертония – одно из наиболее распространённых хронических заболеваний современности. В настоящее время в России около 40% населения страдают артериальной гипертонией. У многих пациентов артериальная гипертония длительное время может протекать бессимптомно, не влияя на общее самочувствие. При многолетнем течении этого заболевания организм постепенно адаптируется к высокому давлению, и самочувствие человека может оставаться сравнительно неплохим. При этом повышенное артериальное давление оказывает неблагоприятное воздействие на кровеносные сосуды и внутренние органы: головной мозг, сердце, почки. Это нередко приводит к таким серьёзным осложнениям, как инсульт, ишемическая болезнь сердца (стенокардия), инфаркт миокарда, сердечная и почечная недостаточность.
Помните! Артериальная гипертония – хроническое заболевание, которое постоянно и неуклонно прогрессирует при отсутствии лечения. Однако эту болезнь можно контролировать! Для эффективного снижения артериального давления и риска сердечно-сосудистых осложнений важно регулярно принимать лекарства и поддерживать здоровый образ жизни.
Что нужно делать при обнаружении повышенного артериального давления?
При обнаружении повышения артериального давления необходимо незамедлительно обратиться к врачу для выявления причины заболевания и определения тактики лечения.
Помните! Ни в коем случае не следует заниматься самолечением. Нельзя слушать советы знакомых и родственников, страдающих артериальной гипертонией и употреблять для лечения те же лекарства, которые принимают они. Поскольку причина и течение заболевания у каждого человека различны, то и лечение для одних может быть полезным, а для других бесполезным или даже вредным. Только врач может определить необходимую тактику лечебных мероприятий для каждого больного.
С чего необходимо начинать лечение повышенного артериального давления?
Для того, чтобы предотвратить возникновение или прогрессирование уже имеющийся артериальной гипертонии, необходимо снижать массу тела, отказаться от некоторых вредных привычек, таких как курение, злоупотребление алкоголем, чрезмерное употребление соли.
Принимать гипотензивные препараты – лекарства снижающие артериальное давление.
Когда нужно начинать постоянный прием таблеток?
При каком давлении нужно постоянно принимать таблетки?
Если Ваше давление в основном Выше 140/90, пусть это даже будет 150/95 и особенно если периодически бывают кризы таблетки уже нужно принимать. Принцип лечения артериальной гипертонии состоит в том, чтобы на фоне приема лекарств уровень артериального давления не выходил за пределы нормальных значений, сто создает условия для нормального функционирования всех жизненно важных органов и систем организма.
Какова цель постоянного приема гипотензивных?
Помните! Артериальная гипертония является хроническим заболеванием и, как и все хронические заболевания требует постоянного и непрерывного лечения. Прекращение приема лекарственных средств неминуемо приведет к рецидиву повышения артериального давления и развития осложнений.
Какой нужен препарат?
На этот вопрос нужно отвечать только вместе с врачом. В настоящее время для лечения гипертонии существует большой арсенал лекарственных средств, обеденных в 5 групп препаратов. Каждая из этих групп имеет свои противопоказания, особенности назначения в зависимости от сопутствующих заболеваний, возраста и т.д
Группы антигипертензивных препаратов
атенолол, метопролол, бисопролол, бетаксолол
Нифедипин, амлодипин, лерканидипин, феллодипин, нитрондипин
Каптоприл, эналоприл, перендоприл, лизиноприл, фозтноприл
IV группа — Блокаторы АТ рецепторов
Лозартан, вальсортан, эпросартан, телмисартан, олмесартан, Азилсартан
V группа – Мочегонные
Помните! Только врач может назначить лекарства и определить их дозировки.
На что действуют эти препараты?
На факторы, от которых зависит уровень АД, главные из них Вам уже хорошо знакомы: спазм (сужение) сосудов, усиленная работа сердца, задержка жидкости. Поговорим об этом чуть подробнее.
От чего зависит уровень артериального давления?
Какие же факторы выделяются и как на них воздействовать?
— если из крана жидкость поступает под давлением, то и давление в трубе повысится; здесь нужны бета-блокаторы.
— если уменьшить просвет трубы, то давление тоже повысится; просвет трубы увеличивают антагонисты кальция, ингибиторы АПФ, блокаторы АТ-рецепторов.
— если увеличить количество жидкости в цистерне, то давление в системе тоже повысится; на этот фактор могут повлиять мочегонные.
Кто решает вопрос о группе препарата?
Врач с учетом особенностей Вашего организма и других факторов, принимает решение с какой группы препаратов следует начать лечение.
Как он решает вопрос о дозировке?
Обычно лечение начинают с самой маленькой дозы. Вы ее принимаете в течение 5-7 дней и контролируете в дневнике давление АД следует измерять как минимум 2 раза в день, желательно в одни и те же часы). Оно обычно немного снижается. Через 5 дней доза увеличивается и снова в течение 5 дней Вы продолжаете контроль давления. Оно еще немного снизится. Если АД не стало 140/90, то дозу продолжают постепенно увеличивать до тех пор, пока АД не дойдет до безопасных пределов.
А как поступить, если давление все-таки не доходит до безопасных пределов?
Долго ли продолжается подбор схемы?
Что требуется от Вас при подборе дозы?
Регулярное измерение АД и ведение дневника. Без этого работа по подбору дозы превращается в самообман.
Может ли врач подобрать нужную схему без Вашего участия?
Никогда. Любое решение он принимает только, ориентируясь на реакцию со стороны АД. Эту реакцию можно увидеть только из дневников. Без знания Ваших ежедневных показаний давления нельзя принять правильное решение.
Нужно ли быстро снижать АД?
Если речь идет о планомерном подборе лечения, то нет. Многие больные годами жили с повышенными цифрами давления. Его быстрое снижение может привести наоборот к ухудшению самочувствия.
Продолжить тот же образ жизни (правильное питание и физические нагрузки) и прием подобранной гипотензивной схемы.
Что будет, если Вы перестанете принимать таблетки?
Давление снова начнет повышаться, иногда даже в виде криза.
Что мешает регулярному приему таблеток?
Какими побочными эффектами обладают гипотензивные препараты?
Каждый из антигипертензивных препаратов может обладать побочным эффектом.
Вероятность появления и выраженности побочного эффекта зависит от дозы: чем она выше, тем вероятнее риск развития побочных эффектов – именно поэтому врач стремиться к назначению оптимальных доз препаратов.
Частота развития побочного эффекта и его выраженность могут различаться у различных групп препаратов.
Помните! При появлении каких-либо новых симптомов или неприятных ощущений на фоне приема лекарств необходима консультация лечащего врача.
Можете ли высказать врачу свои пожелания по поводу гипотензивных, которые Вам будут рекомендованы?
Что же это за пожелания?
Во-первых, кратность приема. Есть таблетки, которые нужно принимать 1 или 2 раза в день, а есть те, которые нужно принимать 3 или 4.
Во-вторых, отсутствие побочных эффектов. Если Вы уже принимали какие-то таблетки и плохо их переносили, скажите об этом врачу.
В-третьих, стоимость. Имеются эффективные, удобные для приема с минимумов побочных действий препараты. Но стоимость их выше, чем аналогичных препаратов, которые уступают им по отдельным пунктам. Нет смысла начинать лечение дорогостоящими таблетками, если Вы в последующем не сможете из применять. Хотя всегда нужно помнить, что нет ничего дороже здоровья.
В-четвертых, эффективность контроля. Можно подобрать несколько схем, посчитать стоимость одного дня лечения, сопоставить, которая из них эффективнее и выбрать решение о том, что Вы предпочтете.
Что лучше всего может уменьшить стоимость лечения?
Правильное питание и физические упражнения. Эти факторы могут снизить АД на 10-20 мм. Если Вы их не придерживаетесь, тогда Вам придется платить за лишние таблетки.
Помните! Лечение – процесс, его успешность зависит и от врача, и от самого больного, а также особенностей медикаментозного препарата, его переносимости и побочных действий. Поэтому знание сущности заболевания, его основных причин, факторов, влияющих на его развитие и течение,-необходимый компонент комплекса лечения. Это важный шаг к сохранению здоровья.
Шебекинская центральная районная больница
Вождение автомобиля требует не только технического мастерства, но и некоторых медицинских знаний. Риск несчастных случаев на дороге можно уменьшить, если знать о побочных эффектах медикаментов.
Одни из них ухудшают зрение, вызывают сонливость, слабость, головокружение, заторможенность, другие, напротив, становятся причиной чрезмерного возбуждения. Существуют, кроме того, лекарства, чье действие практически незаметно для человека. Субъективно водитель никак не ощутит, что у него искаженно восприятие окружающей обстанови, нарушены координация движения и способность концентрировать внимание, что очень опасно на дороге. Представляем «запретный» для водителей список лекарственных препаратов.
ОПАСНЫЕ ДЛЯ ВОДИТЕЛЯ ЛЕКАРСТВА
После приема психотропных препаратов за руль лучше не садиться. Действие этих лекарств может оказаться непредсказуемым, даже в том случае, если их принимали накануне вечером. К ним относятся нейролептики, антидепрессанты, транквилизаторы, седативные, снотворные и препараты лития.
АНТИДЕПРЕССАНТЫ помогают избавиться от депрессии. Широко распространены трициклические антидепрессанты (АМИТРИПТИЛИН, КЛОМИПРАМИН, ИМИПРАМИН и др.) и тетрациклические (МАПРОТИЛИН, МИАНСЕРИН), прием которых несовместим с управлением автомобилем.
Считается, что новые препараты этой группы (АУРОРИКС, ПРОЗАК, ПАКСИЛ, КОАКСИЛ и им подобные) меньше влияют на координацию движений. И все же осторожность не помешает.
ТРАНКВИЛИЗАТОРЫ (УСПОКАИВАЮЩИЕ) обладают успокоительным действием, снижающим эмоциональное напряжение и подавляющим беспокойство, тревогу, страхи; в то же время они замедляют реакции, расслабляют мышцы, нередко делают человека безразличным к окружающей обстановке. Более крупные дозы могут вызвать сонливость и расстройства координации, снижают способность к концентрации внимания. Неблагоприятные симптомы обычно проходят в течение 1-2 дней после приема препаратов.
В эту группу входят ЭЛЕНИУМ, СЕДУКСЕН, СИБАЗОН, ВАЛИУМ, ТРИОКСАЗИН, ТАЗЕПАМ, НОЗЕПАМ, ФЕНАЗЕПАМ, НИТРАЗЕПАМ, РУДОТЕЛЬ, МЕПРОТАН, РЕЛАНИУМ, МЕПРОБАМАТ и т.д. (в основном, это препараты на основе таких активных веществ, как алпрозолам, бромазепам, хлордиазепоксид, диазепам, медазепам, оксазепам ).
Об этим следует помнить, принимая барбитураты (БАРБИТАЛ, ФЕНОБАРБИТАЛ), бензодиазепины (РАДЕДОРМ, НИТРАЗЕПАМ, ЭУНОКТИН и др.), ДОНОРМИЛ, лекарства типа ИМОВАНА, ИВАДАЛА. Обратите внимание, что фенобарбитал входит в состав комбинированных обезболивающих лекарств типа ПЕНТАЛГИНА и СПАЗМОВЕРАЛГИНА.
До и во время поездки нельзя употреблять препараты от головной боли, содержащие компоненты со снотворным действием (ВЕРОДОН, ДИАФЕН). Они тормозят функции центральной нервной системы, ослабляют внимание и замедляют реакции.
Затормаживающим действием обладают также АСПИРИН, АМИДОПИРИН, АНАЛЬГИН, ФЕНАЦЕТИН. Если же водитель принял более двух таблеток АНАЛЬГИНА, АМИДОПИРИНА, ФЕНАЦЕТИНА, АСПИРИНА, то его реакция на дороге, скорее всего, будет замедленной.
ОТ ЗУБНОЙ БОЛИ. Стоматологическая анестезия может вызвать опасный для водителя эффект. Популярный анестетик для местного обезболивания — лидокаина гидрохлорид (алокаин, анестекаин, молкаин). В любом случае самое разумное решение после посещения стоматолога для лечения — путешествовать исключительно на пассажирском кресле. А вот пересесть на водительское место можно будет лишь через 12 и более часов.
АНТИГИСТАМИННЫЕ. Такие препараты успокаивают, предупреждают развитие и облегчают течение аллергических реакций. Опасность для водителя прежде всего представляют препараты, меняющие реактивность организма: ДИМЕДРОЛ, СУПРАСТИН, ДИАЗОЛИН, ТАВЕГИЛ, ПИПОЛЬФЕН, ДИПРАЗИН. Почти все они нарушают способность адекватного восприятия обстановки: замедляют скорость реакции, вызывают ощущение усталости и вялости, нередко вызывают сонливость.
Исключение, по мнению некоторых фармакологов, составляют лишь препараты лоратадина (кларитин, кларотадин и ломилан), цетиризина (зиртек, цетрин и аллерцет) и фексофенадина (телфаст).
В то же время практика показывает, что прием антигистаминов так или иначе сказывается на деятельности центральной нервной системы, включая современные лекарства (АСТЕМИЗОЛ, ЦЕТИРИЗИН, ФЕНИСТИЛ).
CРЕДСТВА ДЛЯ ЖКТ. Надо быть очень внимательными к лекарствам, угнетающими активность желудочно-кишечного тракта — М-холиноблокаторам.
Самые популярные средства этой группы — препараты пирензепина (гастрил, гастрозем, гастроцепин, пирен). Дело в том, что все М-холиноблокаторы влияют на зрение. Они расширяют зрачки и делают изображение нерезким. Такой эффект может сохраняться несколько дней после отмены лекарства.
Сюда же относятся препараты атропина, метацина, гиосцина (бускопан, скополамин) и все лекарства, содержащие белладонну (красавку): беллалгин, бекарбон, белластезин, бесалол, беллоид, аэрон, беллата минал. Их принимают при неврозах, сопровождающихся неприятными ощущениями со стороны органов пищеварения и сердечно-сосудистой системы.
Заторжможенность могут вызвать препараты, содержащие метоклопрамид, — РЕГЛАН, ЦЕРУКАЛ, часто используемые в гастроэнетерологии для уменьшения тошноты. И только близкий к ним мотилиум быстроту реакции не угнетает.
ОТ ДИАРЕИ. В запретный список попадают диарол, диасорб и имодиум: эти препараты содержат лоперамид, который оказывает затормаживающее действие на центральную нервную систему.
СРЕДСТВА ДЛЯ ЛЕЧЕНИЯ ГЛАЗ. Как уже говорилось, все препараты, содержащие атропин, на какое-то время ухудшают зрение. Капли с атропином, применяемые для расширения зрачка при исследовании и лечении глаз, вызывают настолько сильное нарушение зрения, что управление автомобилем становится невозможным в течение 2-3 суток, а нередко — и в течение недели!
СТИМУЛЯТОРЫ. Стимуляторы типа КОФЕИНА и ФЕНАМИНА могут вызвать чрезмерное возбуждение, нарушить равновесие, координацию движений. По этим причинам они совершенно противопоказаны водителям.
Еще одна особенность: как только действие КОФЕИНА прекращается, у человека наступает резкий спад физической и психической активности. Следует также знать, что злоупотребление крепким чаем или кофе в течение длительного времени может привести к хронической интоксикации кофеином и общему истощению организма.
ФИТОПРЕПАРАТЫ, БАДы. Непосредственно перед вождением автомобиля не следует принимать фитосборы и БАДы, в состав которых входят растения с успокаивающим и снотворным действием — валериана, пустырник, пион, пассифлора, шлемник, мелисса, мята. Действие этих препаратов длится некоторое время, поэтому за руль можно садиться примерно через 10-12 часов после их приема.
Из препаратов этой группы наибольшим воздействием обладают лекарства из растения кава-кава, например, антарес 120. В меньшей степени влияют на организм лекарства из пустырника, валерианы и мелиссы.
ОТНОСИТЕЛЬНО БЕЗОПАСНЫЕ ДЛЯ ВОДИТЕЛЯ ПРЕПАРАТЫ
Как правило, побочные эффекты в большей или меньшей степени прогнозируемы, и все же остается некоторая доля непредсказуемости, ведь каждый организм индивидуально реагирует на прием лекарств. Даже безобидные, на первый взгляд, фитопрепараты могут вызвать у чувствительных людей выраженный затормаживающий эффект. Не исключены и другие нежелательные реакции. Это – основная причина, почему список «разрешенных» для водителя лекарств намного меньше, чем список «запрещенных».
ОТ ГОЛОВНОЙ БОЛИ. На трудоспособность водителя не оказывают существенного влияния такие препараты от головной боли, как АСКОФЕН, АСФЕН, ЦИТРАМОН, НОВОЦЕФАЛЬГИН, ПИРАФЕН, НОВОМИГРОФЕН, КОФАЛЬГИН, ФЕНАЛЬГИН. Но безопасны они для водителей только о лечебных дозах.
ОТ ПРОСТУДЫ. Допустим прием ПАРАЦЕТАМОЛА или АЦЕТИЛСАЛИЦИЛОВОЙ КИСЛОТЫ без сочетания их с КОДЕИНОМ или антигистаминными средствами.
Во многих случаях предпочтение следует отдавать домашним способам лечения простуды и кашля — на основе МЕДА, РОМАШКИ, ЧАБРЕЦА, аптечного грудного сбора.
ОТ ДИАРЕИ. Быстроту реакции не угнетает МОТИЛИУМ.
Как видите, многие препараты крайне не желательно принимать водителям. Приучитесь, перед тем как принять лекарство, прочесть инструкцию к нему. Если в ней указано, что препарат влияет на способность управлять транспортным средством а также на занятиями потенциально опасными видами деятельности, то необходимо отказаться либо от лекарства, либо от «руля».